သန္ဓေသားလောင်းဘဝတွင် ကျောရိုးနှင့်ကျောရိုးအာရုံကြောမကြီး ကောင်းစွာမဖွံ့ဖြိုးသောကြောင့် ဖြစ်ပေါ်လာသောအခြေအနေ တစ်ခုဖြစ်သည်။ ဖွံ့ဖြိုးဆဲသန္ဓေသားတွင် neural tube ဟုခေါ်သော ဦးနှောက်နှင့် ကျောရိုး အာရုံကြောမကြီး ဖြစ်လာမည့် ပြွန်ချောင်းသဏ္ဌာန် တစ်ရှူးအစုအဝေးရှိပြီး ထိုပြွန်ချောင်းသည် သန္ဓေသား (၄)ပတ်အရွယ်တွင် ပိတ်လေ့ရှိသည်။ ထိုသို့ပုံမှန်အတိုင်းမပိတ်လျှင် ကျောရိုးကွင်း ပုံမှန်မဆက်ဘဲ အာရုံကြောမကြီးကျွံထွက်ခြင်း (Meningomyelocele) ဖြစ်ပေါ်လာသည်။ အာရုံကြောမကြီးကျွံထွက်ခြင်းသည် ဖြစ်ပေါ်သည့် နေရာနှင့်အရွယ်အစားပေါ် မူတည်၍ ရောဂါလက္ခဏာများ သတိမပြုမိသောအခြေအနေမှ ပြင်းထန်သော အာရုံကြောထိခိုက်မှုကြောင့် မသန်မစွမ်းဖြစ်ခြင်းအထိ ဖြစ်နိုင်သည်။ တစ်ခါတစ်ရံ စောစီးစွာ ခွဲစိတ်ကုသရန် လိုအပ်သည်။
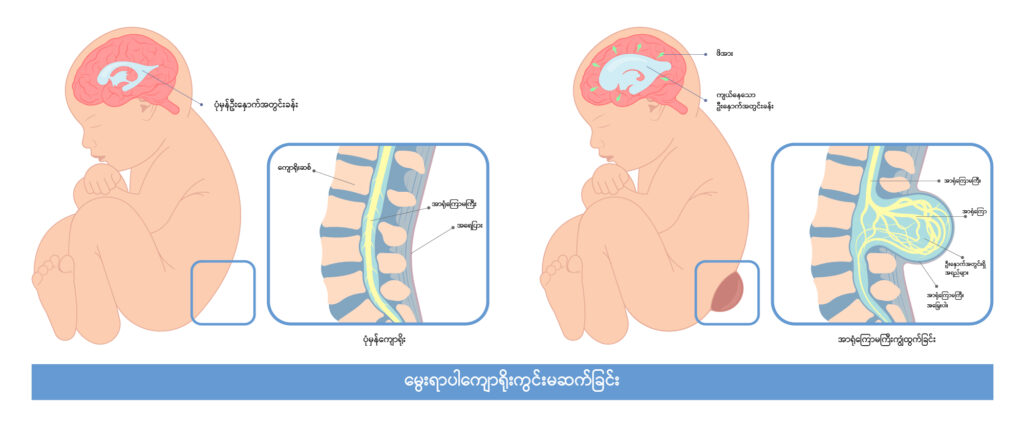
ဖြစ်ပေါ်ရသောအကြောင်းရင်းများ
မွေးရာပါ ကျောရိုးကွင်းပုံမှန်မဆက်ခြင်း ၊ အာရုံကြောမကြီးကျွံထွက်ခြင်းတို့ကို ဖြစ်စေနိုင်သည့် အကြောင်းရင်း အတိအကျ မရှိသော်လည်း မျိုးရိုးဗီဇနှင့် ပတ်ဝန်းကျင်ဆိုင်ရာ အချက်အလက်များ စုပေါင်း၍ ဖြစ်ပေါ်လာသည်ဟု ယူဆကြသည်။
ဖြစ်နိုင်ခြေများသောအခြေအနေများမှာ_
● ကိုယ်ဝန်ဆောင်ကာလတွင် ဖောလစ်အက်ဆစ်ဓာတ် ချို့တဲ့ခြင်း – ဖောလစ်အက်ဆစ်သည် အာရုံကြောမကြီးဖွံ့ဖြိုးရန်အတွက် အရေးကြီးသောကြောင့် ဖောလစ်အက်ဆစ်ချို့တဲ့ပါက အထက်ပါအခြေအနေများ ဖြစ်နိုင်ခြေပိုများသည်။
● မိသားစုထဲတွင် ဤရောဂါမျိုးရိုးရှိခြင်း
● အချို့သောအတက်ရောဂါကုဆေးများ
● ဆီးချိုရောဂါရှိသူနှင့် အဝလွန်သူကိုယ်ဝန်ဆောင် မိခင်များ
ရောဂါလက္ခဏာများ
အဓိကအမျိုးအစား (၃) မျိုးရှိပြီး ထိုအမျိုးအစားပေါ်မူတည်၍ ရောဂါလက္ခဏာများ ကွဲပြားမှုရှိသည်။
- မွေးရာပါကျောရိုးကွင်းမဆက်ခြင်း (Spina bifida occulta)
ဤအမျိုးအစားသည် အဖြစ်အများဆုံးဖြစ်သည်။ ကျောရိုးဆစ် မဆက်သောနေရာ၏ အပေါ်အရေပြားတွင် အကျိတ်၊ အဖုထင်ရှားစွာ မတွေ့ရဘဲ အကွက်၊ အချိုင့်၊ အမွှေးအမျှင်အစုအဝေးများသာ တွေ့ရတတ်သည်။ ပုံမှန်အားဖြင့် အာရုံကြောထိခိုက်မှုမရှိသောကြောင့် ရောဂါလက္ခဏာ ပြလေ့မရှိပေ။ ခွဲစိတ်ကုသမှုလည်း မလိုအပ်ပါ။ - အာရုံကြောမကြီးအမြှေးပါး ကျွံထွက်ခြင်း (Meningocele)
ဤအမျိုးအစားသည် အဖြစ်အနည်းဆုံးဖြစ်သည်။ ကျောရိုးဆစ် မဆက်သောနေရာတွင် အာရုံကြောမကြီး၏ အမြှေးပါး ကျွံထွက်သဖြင့် ကျောဖက်အရေပြားအောက်တွင် အဖု (သို့မဟုတ်) အရည်အိတ် အဖြစ်တွေ့ရလေ့ရှိသည်။ အများအားဖြင့် အာရုံကြောမကြီးနှင့်အာရုံကြောများ ထိခိုက်ခြင်းမရှိပါ။ - အာရုံကြောမကြီးကျွံထွက်ခြင်း (Myelomeningocele)
ဤအမျိုးအစားသည် အပြင်းထန်ဆုံးဖြစ်သည်။ ကျောရိုးအာရုံကြောမကြီး၊ အာရုံကြောများနှင့် ၎င်းတို့ကိုကာရံထားသော အမြှေးပါးများ ကျောရိုးပေါက်မှ ကျွံထွက်နေတတ်သည်။ အထူးသဖြင့် ကျောရိုးအောက်ပိုင်းတွင် အဖြစ်များသည်။ အာရုံကြောများ ထိခိုက်ခြင်းကြောင့် ခြေထောက်မလှုပ်နိုင်ခြင်း၊ ထုံခြင်း၊ ဆီး၊ ဝမ်း မထိန်းနိုင်ခြင်းများ ရှိနိုင်သည်။ အချို့တွင် ဦးနှောက်ဖွံ့ဖြိုးမှုကိုလည်း ထိခိုက်စေနိုင်ပြီး ဦးခေါင်းတွင်းအရည်များ (CSF) ပုံမှန်ထက် ပိုများစေနိုင်သည်။ ဦးနှောက်၏ တွင်းခေါင်းအခန်းများ ပိုကျယ်လာပြီး ဖိအားများလာတတ်သည်။ ထိုအခါ ကလေးတွင် ဦးခေါင်းကြီးလာခြင်း၊ တက်ခြင်း၊ မျက်စိစွေခြင်း၊ မျက်စိကွယ်ခြင်း၊ ဖွံ့ဖြိုးမှု နောက်ကျခြင်း စသည်တို့ကိုပါ ဖြစ်စေနိုင်သည်။
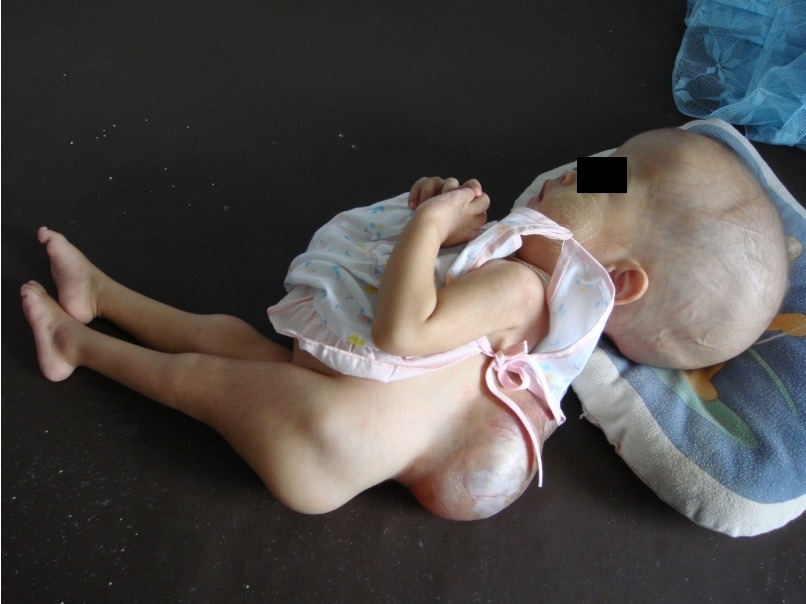
နောက်ဆက်တွဲပြဿနာများ
ဖြစ်ပေါ်သည့် နေရာနှင့်အရွယ်အစား၊ အာရုံကြောချို့ယွင်းမှု အပေါ်မူတည်၍ နောက်ဆက်တွဲ ပြဿနာများ ကွဲပြားနိုင်သည်။ နောက်ဆက်တွဲပြဿနာများကို အပြင်းထန်ဆုံးဖြစ်သော တတိယအမျိုးအစား (meningomyelocele) တွင် အများဆုံးတွေ့ရတတ်သည်။
- လမ်းလျှောက်ခြင်းနှင့် ကာယလှုပ်ရှားမှုဆိုင်ရာ နောက်ဆက်တွဲပြဿနာများ
( ဥပမာ-ခြေထောက်ကြွက်သားများအားနည်းခြင်း၊ မလှုပ်ရှားနိုင်ခြင်း ) - အရိုး၊ အဆစ်နှင့်သက်ဆိုင်သော နောက်ဆက်တွဲပြဿနာများ – ကျောရိုးကွေးခြင်း၊ ခြေထောက်ခွင်ခြင်း၊ တင်ပါးဆုံရိုး အဆစ်လွဲခြင်း၊ ခြေထောက်အဆစ်များ ကွေးကောက်ခြင်း
- ဆီး၊ ဝမ်းဆိုင်ရာ နောက်ဆက်တွဲပြဿနာများ – ဆီးအိမ်၊ အူလမ်းကြောင်းတို့နှင့် သက်ဆိုင်သော အာရုံကြောများ ထိခိုက်ခြင်းကြောင့် ဆီး၊ ဝမ်း မထိန်းနိုင်ခြင်းပြဿနာများ ဖြစ်လေ့ရှိသည်။ ဆီးလမ်းကြောင်း ပိုးဝင်ခြင်းများလည်း မကြာခဏဖြစ်နိုင်သည်။ ထိုမှဆက်၍ ကျောက်ကပ် ထိခိုက်ပျက်စီးနိုင်သည်။
- ဦးနှောက်အတွင်း အရည်များခြင်း (hydrocephalus) ကြောင့် ဦးခေါင်းအရွယ်အစားကြီးခြင်း၊ ဦးနှောက်အတွင်းဖိအားတက်ခြင်း လက္ခဏာများ တွေ့နိုင်သည်။
ဆေးရုံ၊ ဆေးခန်းပြသရန်
ဒုတိယနှင့် တတိယအမျိုးအစားများကို ကလေးမမွေးဖွားမီ (သို့မဟုတ်) မွေးဖွားသည့်အချိန်တွင် သိရှိရတတ်သည်။ ထိုအမျိုးအစားများသည် ခွဲစိတ်ကုသမှုလိုအပ်သဖြင့် ဆေးရုံသို့ အချိန်မီပြသကုသမှုခံယူရန် လိုအပ်သည်။
ရောဂါရှာဖွေခြင်း
ကိုယ်ဝန်ဆောင်ချိန်ကာလတွင် သွေးစစ်ခြင်း၊ အာထရာဆောင်းရိုက်ခြင်းဖြင့် ဤအခြေအနေကို ကြိုတင်သိရှိနိုင်သည်။ ကိုယ်ဝန်ဆောင်ကာလတွင် မတွေ့ရှိခဲ့ပါက မွေးဖွားပြီးနောက်ပိုင်းတွင် ရောဂါလက္ခဏာများကို မျက်မြင်စမ်းသပ်စစ်ဆေးခြင်းဖြင့် ရောဂါ အမည်သတ်မှတ်နိုင်သည်။ အသေးစိတ်အခြေအနေကိုသိရှိရန် ကွန်ပြူတာဓာတ်မှန်ရိုက်ခြင်း၊ သံလိုက်ဓာတ်မှန်ရိုက်ခြင်းတို့ကို ပြုလုပ်နိုင်သည်။
ကုသခြင်း
ဒုတိယနှင့် တတိယအမျိုးအစားများသည် အာရုံကြောထိခိုက်မှုရှိနိုင်သဖြင့် ခွဲစိတ်ကုသမှုခံယူရန် လိုအပ်သည်။ တိုးတက်သည့် နိုင်ငံများတွင် ကိုယ်ဝန် (၂၆) ပတ်မတိုင်မီ သန္ဓေသားဘဝ၌ပင် ခွဲစိတ်ပြုပြင်ခြင်းကို ပြုလုပ်လေ့ရှိသည်။ မွေးဖွားပြီးနောက်ပိုင်းတွင်လည်း စောစီးစွာခွဲစိတ်ခြင်းဖြင့် အာရုံကြောများပိုးဝင်ခြင်းအပြင် ကျောရိုး အာရုံကြောမကြီးအား ထိခိုက်ခြင်းမှ လျော့နည်းစေသည်။
ကလေးများတွင် ဖွံ့ဖြိုးမှုကို စောင့်ကြည့်ရန်နှင့် အခြားသောကျန်းမာရေးကိစ္စများအတွက် ကုသရာတွင် ကလေးဦးနှောက်နှင့်အာရုံကြော ဆရာဝန်၊ ဦးနှောက်နှင့်အာရုံကြော ခွဲစိတ်ဆရာဝန်၊ ဆီးနှင့်ကျောက်ကပ်ဆရာဝန်၊ အရိုးဆရာဝန်နှင့် ပြန်လည်သန်စွမ်းရေးလေ့ကျင့်ပညာရှင်များ ပူးပေါင်းပါဝင်ရမည်ဖြစ်သည်။ အာရုံကြောမနှင့်အာရုံကြောများ ထိခိုက်မှုရှိသည့် ကလေးအများစုတွင် နောက်ဆက်တွဲပြဿနာများအတွက် ဘဝတစ်လျှောက်လုံး ကုသမှုဆက်လက်ခံယူရန် လိုအပ်နိုင်သည်။
နောက်ဆက်တွဲပြဿနာများကိုလည်း ကုသမှုများ ပြုလုပ်ပေးနိုင်သည်။ ဥပမာ_လမ်းလျှောက်ခြင်းနှင့် လှုပ်ရှားမှုများအတွက် အထောက်အကူများတပ်ပေးခြင်း၊ ဆီးနှင့် ဝမ်းပြဿနာများကို ကုသခြင်း၊ ခြေထောက် ပြန်လည်သန်စွမ်းရေးအတွက် လေ့ကျင့်ခန်းလုပ်ခြင်းများ စသည်တို့ဖြစ်သည်။ နေ့စဥ်လုပ်ငန်းများအတွက် အထူးပြုလုပ်ထားသော တွန်းလှည်းများ၊ လမ်းလျှောက်ရန်တန်းများ၊ ရေချိုးခုံများ၊ အိမ်သာအိုးပါသောခုံများကို အသုံးပြုနိုင်သည်။
ကာကွယ်ခြင်း
ကိုယ်ဝန်ဆောင်ရန် ရည်ရွယ်ထားသူများအနေဖြင့် ဖောလစ်အက်ဆစ်ပါဝင်သည့် အားဆေးများကို ကိုယ်ဝန်မဆောင်ခင် (၁) လအလိုမှစ၍ ပုံမှန်သောက်ခြင်းဖြင့် ကလေးတွင် အထက်ပါအခြေအနေဖြစ်နိုင်ခြေကို သိသိသာသာလျှော့ချနိုင်သည်။
ဖောလစ်အက်ဆစ်ပါဝင်သော ပေါင်မုန့်၊ ဆန်၊ ဂျုံ၊ ဟင်းနုနွယ်ရွက်၊ ပဲအမျိုးမျိုး၊ အရည်ရွှမ်းသော အသီးများ၊ ဥအမျိုးမျိုး၊ ထောပတ်သီး အစရှိသည်တို့ကိုလည်း စားသုံးသင့်သည်။ မိသားစုမျိုးရိုးရှိလျှင်၊ ကိုယ်ဝန်ဆောင်မိခင်တွင် ဆီးချိုရောဂါရှိလျှင်၊ အတက်ကျဆေးများသောက်နေလျှင် ဖြစ်နိုင်ခြေများသောကြောင့် ဆရာဝန်နှင့် တိုင်ပင်ရန် လိုအပ်သည်။
References:
- Website, N. (2021). Symptoms. nhs.uk. Retrieved May 20, 2024, from https://www.nhs.uk/conditions/spina-bifida/symptoms/
- Spina Bifida. (2024). Cleveland Clinic. Retrieved May 20, 2024, from https://my.clevelandclinic.org/health/diseases/8719-spina-bifida
- Spina Bifida: Causes, Types, and Treatment. (2024). WebMD. Retrieved May 20, 2024, from https://www.webmd.com/parenting/baby/spina-bifida
- Spina bifida – Symptoms and causes. (n.d.). Mayo Clinic. Retrieved May 20, 2024, from https://www.mayoclinic.org/diseases-conditions/spina-bifida/symptoms-causes/syc-20377860
Share
Terms of use:
ဤအချက်အလက်များသည် ကျန်းမာရေးပညာပေးရည်ရွယ်ချက်ဖြင့်သာ ဖော်ပြထားခြင်းဖြစ်သောကြောင့် ဆရာဝန်နှင့် ကျန်းမာရေးဝန်ထမ်းများ၏ ရောဂါရှာဖွေခြင်း၊ ကုထုံး၊ နှစ်သိမ့်ပညာပေးဆွေးနွေးခြင်းများအား အစားထိုးရန် မသင့်ပါ။ မည်သည့်ဆေးဝါးကိုမဆို နားလည်တတ်ကျွမ်းသည့် ကျန်းမာရေးဝန်ထမ်းများ၏ ညွှန်ကြားချက်ဖြင့်သာ အသုံးပြုသင့်သည်။
သင်၏ကျန်းမာရေးပြဿနာများနှင့် ပတ်သက်၍ လိုအပ်ပါက သင့်မိသားစုဆရာဝန် သို့မဟုတ် တတ်ကျွမ်းသော ကျန်းမာရေးဝန်ထမ်းများ၏ အကြံဉာဏ်ကိုသာ ရယူသင့်ပါသည်။
Copyrights : All content appearing on “ကျန်းမာသုတ”which is owned and operated by CLL Health, is protected by copyright and may not be reused or reproduced without explicit permission.
