မွေးရာပါနှလုံးရောဂါဆိုသည်မှာ မွေးဖွားလာသည့်ကလေး၏ နှလုံးဖွဲ့စည်းတည်ဆောက်မှုသည် ပုံမှန်မဟုတ်ဘဲ ချို့ယွင်းချက်ပါလာခြင်းကို ဆိုလိုသည်။ တချို့သော မွေးရာပါ နှလုံးရောဂါများသည် လက္ခဏာတစ်စုံတစ်ရာ မရှိဘဲ နှလုံးဆက်လက်ဖွံ့ဖြိုးလာသည်နှင့်အမျှ ပျောက်သွားတတ်သော်လည်း တချို့ရောဂါများမှာ အသက်အန္တရာယ်ရှိတတ်ပြီး မွေးကင်းစအရွယ်မှစ၍ အကြိမ်ကြိမ်ကုသမှု ခံယူရတတ်သည်။
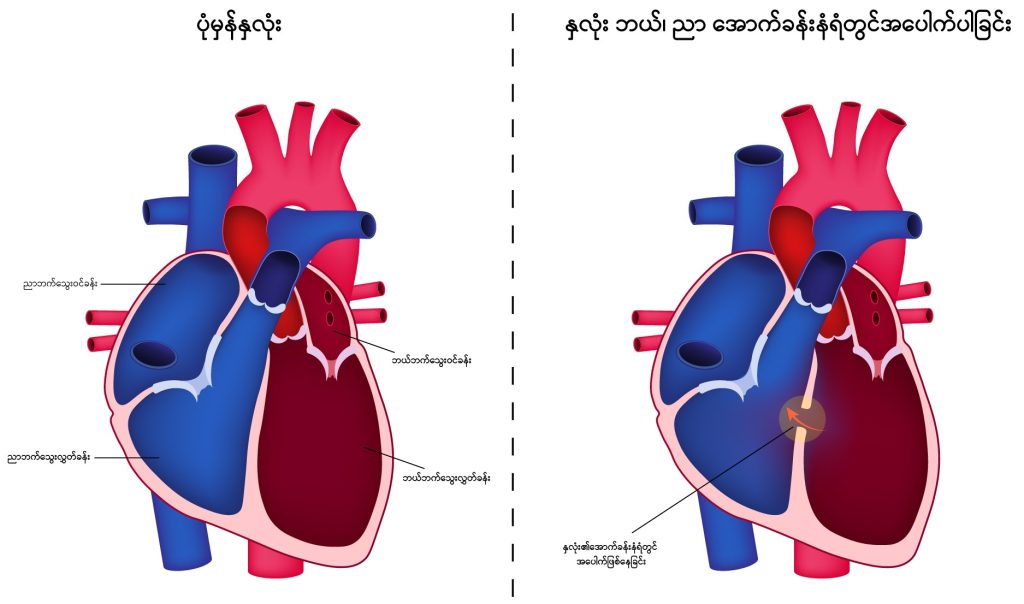
နှလုံး၏ဖွဲ့စည်းပုံ
နှလုံး၏ညာဘက်ခြမ်းတွင် အပေါ်အောက် အခန်း (၂) ခန်း၊ ဘယ်ဘက်ခြမ်းတွင် အပေါ်အောက် အခန်း (၂)ခန်း စုစုပေါင်းအခန်း (၄)ခန်း ပါရှိသည်။ ခန္ဓာကိုယ်အနှံ့အပြားမှ သွေးညစ်များသည် နှလုံး၏ ညာဘက်အခြမ်းသို့ ပြန်လည်ဝင်ရောက်လာပြီး အဆုတ်သွေးကြောမကြီးမှတဆင့် အဆုတ်တွင်းသို့ ပို့လွှတ်သည်။ အဆုတ်တွင်း၌ အောက်စီဂျင်ဖြင့်ဖလှယ်ပြီးသော သွေးသန့်များသည် နှလုံး၏ ဘယ်ဘက်ခြမ်းသို့ ပြန်လည် ဝင်ရောက်လာသည်။ သွေးသန့်များကို သွေးလွှတ်ကြောမကြီးမှတဆင့် ခန္ဓာကိုယ်တခုလုံးသို့ ပြန်လည် ပို့ဆောင်ပေးသည်။ မွေးရာပါနှလုံးရောဂါတွင် အထက်ပါသွေးစီးဆင်းမှု လမ်းကြောင်းများ မှားယွင်းနေတတ်သည်။
မွေးရာပါနှလုံးရောဂါအမျိုးအစားများ
မွေးရာပါနှလုံးရောဂါ (၂) မျိုးရှိသည်။
- နှုတ်ခမ်း၊ လျှာ၊ လက်သည်း ပြာတတ်သော မွေးရာပါနှလုံးရောဂါ (Cyanotic CHD)
ဤအမျိုးအစားတွင် နှလုံးမှ ခန္ဓာကိုယ်အနှံ့သို့ ညှစ်ထုတ်သော သွေးတွင် အောက်စီဂျင်ပမာဏ နည်းသောကြောင့် ပြာခြင်းဖြစ်စေသည်။ ပြာခြင်းဖြစ်စေသည့် ရောဂါများတွင်- သွေးလွှတ်ကြောမကြီးများ နေရာလွှဲ၊ ပြောင်းပြန်ဖြစ်ခြင်း (Transposition of Great Arteries) နှင့်
- ချို့ယွင်းချက်လေးမျိုး ပါသောမွေးရာပါနှလုံးရောဂါ (Tetralogy Of Fallot) တို့သည် အဖြစ်အများဆုံး တွေ့ရသည်။
- နှုတ်ခမ်း၊ လျှာ၊ လက်သည်း ပြာခြင်းမရှိသော မွေးရာပါနှလုံးရောဂါ ( Acyanotic CHD)
ဤအမျိုးအစားတွင် နှလုံးတွင်းသွေးစီးလမ်းကြောင်းများမူမမှန်သော်လည်း သွေးတွင်း အောက်စီဂျင် ပမာဏ သိသိသာသာ လျော့နည်းခြင်းမရှိပေ။
ပြာခြင်းမရှိသော ရောဂါများတွင်
- နှလုံးသွေးကြောအပိုပါခြင်း (Patent Ductus Arteriosus)
- နှလုံးဘယ်၊ညာအပေါ်ခန်းနံရံတွင် အပေါက်ပါခြင်း (Atrial Septal Defect)
- နှလုံး ဘယ်၊ညာ အောက်ခန်းနံရံတွင် အပေါက်ပါခြင်း (Ventricular Septal Defect) တို့သည် အဖြစ်များသည်။
ဖြစ်ပေါ်ရသောအကြောင်းရင်းများ
ကိုယ်ဝန် ပထမ (၆)ပတ်အတွင်း ကလေးနှလုံးစတင်ဖွံ့ဖြိုးသည့်အချိန်ကတည်းက နှလုံးဖွဲ့စည်းမှု ပုံမမှန်ခြင်း စတင်ဖြစ်တတ်သည်။ မွေးရာပါနှလုံးဖွဲ့စည်းတည်ဆောက်ပုံ ချွတ်ယွင်းခြင်းအကြောင်းရင်းကို သုတေသနပညာရှင်များမှ အတိအကျရှာဖွေ၍ မရသေးပေ။ အောက်ပါအခြေအနေများကြောင့် မွေးရာပါနှလုံးရောဂါ ဖြစ်ပွါးမှုရာခိုင်နှုန်း များပြားစေနိုင်သည်။
- မိသားစုအတွင်း မွေးရာပါနှလုံးရောဂါ ဖြစ်သူများရှိနေခြင်း
- ကလေးတွင် မျိုးရီုးဗီဇ ပုံမမှန်ခြင်း (ဥပမာ ဒေါင်းဆင်ဒရုန်း – Down syndrome)
- ကိုယ်ဝန်ဆောင်စဉ် မိခင်၌ဂျိုက်သိုးရောဂါ (Rubella) ဖြစ်ခြင်း
- ကိုယ်ဝန်ဆောင်မိခင်တွင် ဆီးချိုရောဂါအခံရှိပြီး ကိုယ်ဝန်မဆောင်မီ နှင့် ကိုယ်ဝန်ဆောင်စဉ် ကာလအတွင်း သွေးတွင်းသကြားဓာတ်ပမာဏ ပုံမှန်ဖြစ်အောင် မထိန်းနိုင်ခြင်း
- သန္ဓေသားကို ထိခိုက်စေသော ဆေးများ သောက်သုံးမိခြင်း [ ဥပမာ- သာလီဒိုမိုက် (Thalidomide)၊ အဆီကျဆေး (statins)၊ ဝက်ခြံပျောက်ဆေးများနှင့် အချို့သောအတက်ကျဆေး၊ စိတ်ရောဂါကုဆေးများ ]
- ကိုယ်ဝန်ဆောင်မိခင်သည် အရက်၊ မူးယစ်ဆေးနှင့် ဆေးလိပ်များသောက်သုံးခြင်း
ရောဂါလက္ခဏာများ
ပြင်းထန်သည့် မွေးရာပါနှလုံးရောဂါများကို မွေးပြီးပြီးချင်း သို့မဟုတ် မွေးပြီးလအနည်းငယ်အတွင်းတွင် သတိထားမိနိုင်ပြီး နှုတ်ခမ်း၊ လျှာ၊ လက်သည်းများပြာလာခြင်း၊ အသက်ရှူမြန်ခြင်း၊ နှလုံးခုန်မြန်ခြင်း၊ ခန္ဓာကိုယ်ရောင်ရမ်းခြင်း၊ နို့စို့သည့်အချိန်တွင်မောခြင်း၊ ချွေးပြန်လာခြင်း၊ ကိုယ်အလေးချိန်မတက်ခြင်း စသောလက္ခဏာများကို တွေ့မြင်ရတတ်ပါသည်။
မပြင်းထန်သည့် မွေးရာပါနှလုံးရောဂါများမှာမူ ကလေးလမ်းလျှောက်သည့် အရွယ်ရောက်မှ သတိထား မိလာတတ်ပြီး ဆော့ကစားသည့်အချိန်တွင် မောလွယ်ခြင်း၊ ပင်ပန်းလွယ်ခြင်း၊ သတိလစ်လဲကျတတ်ခြင်း၊ ခြေချင်းဝတ်နှင့် ခြေထောက်များရောင်လာခြင်း တို့ကို တွေ့ရှိရတတ်ပါသည်။
ပြာတတ်သော မွေးရာပါနှလုံးရောဂါရှိသူ ကလေးများတွင် သွေးတွင်းအောက်ဆီဂျင် နည်းပါးမှု ကြာမြင့်လာသောအခါ တင်းပုတ်လက်ချောင်း (clubbing) ဟုခေါ်သော လက်ချောင်းထိပ်နေရာများ ဖောင်းကားနေခြင်းမျိုးကို တွေ့ရှိရသည်။
နောက်ဆက်တွဲပြဿနာများ
- နှလုံးအမောဖောက်ခြင်း (heart failure)
- နှလုံးအတွင်းနံရံများနှင့် အဆို့ရှင်များ ပိုးဝင်ခြင်း (infective endocarditis)
- နှလုံးခုန်စည်းချက်မမှန်ခြင်း (arrhythmias)
- အခြားသောကလေးများထက် စိတ်ပိုင်းဆိုင်ရာနှင့် ရုပ်ပိုင်းဆိုင်ရာဖွံ့ဖြိုးမှု နောက်ကျခြင်း (developmental delay)
ဆေးရုံ၊ ဆေးခန်းပြသရန်
အထက်ပါရောဂါလက္ခဏာများကို သတိပြုမိပါက မိမိ၏မိသားစုဆရာဝန်နှင့် ပြသတိုင်ပင်ရန် လိုပါသည်။ မိသားစုဆရာဝန်မှ လိုအပ်သည့် စစ်ဆေးစမ်းသပ်မှုများ ပြုလုပ်ခြင်း၊ ဓါတ်ခွဲစစ်ဆေးခြင်း၊ ဓါတ်မှန်ရိုက်ခြင်း စသည်တို့ဖြင့် ရောဂါရှာဖွေကုသပေးနိုင်ပါသည်။ လိုအပ်ပါက မိသားစုဆရာဝန်မှ သက်ဆိုင်ရာအထူးကုဆရာဝန်များနှင့် တိုင်ပင်ကုသခြင်း၊ လွှဲပြောင်းကုသခြင်းများ ပြုလုပ်ပေးပါလိမ့်မည်။
အကယ်၍ ပြင်းထန် မွေးရာပါနှလုံးရောဂါရောဂါလက္ခဏာများတွေ့ရှိရပါက အရေးပေါ် အခြေအနေဖြစ်နိုင်ပြီး အသက်အန္တရာယ်ရှိနိုင်သဖြင့် အရေးပေါ်ဆေးကုသမှု (သို့မဟုတ်) ခွဲစိတ်ကုသမှုများ လိုအပ်နိုင်သောကြောင့် ဆေးရုံအရေးပေါ်ဌာနများသို့ အချိန်မီပြသကုသမှု ခံယူရန်လိုသည်။
ရောဂါရှာဖွေခြင်း
မွေးရာပါနှလုံးရောဂါရှိသည်ဟု သံသယရှိပါက အောက်ပါနည်းလမ်းများဖြင့် ရောဂါရှာဖွေနိုင်ပါသည်။
- သွေးတွင်းအောက်ဆီဂျင်တိုင်းစက်ဖြင့် တိုင်းတာခြင်း
- အီးစီဂျီ (ECG)ဆွဲခြင်း
- ရင်ဘတ်ဓာတ်မှန်ရိုက်၍ နှလုံးနှင့်သွေးကြောပုံရိပ်များကို ကြည့်ကာ ရောဂါခန့်မှန်းခြင်း
- အသံလှိုင်းသုံး နှလုံးပုံရိပ်ဖော်စက်ဖြင့် စမ်းသပ်ခြင်း (Echocardiogram)
- နှလုံးနှင့်သွေးကြော ပိုက်သွင်း စမ်းသပ်ခြင်း (Cardiac catheterization)
- သံလိုက်ဓာတ်မှန်ဖြင့် နှလုံးစမ်းသပ်ခြင်း (Cardiac MRI)
ကုသခြင်း
မွေးရာပါနှလုံးရောဂါများတွင် လုံးဝပျောက်ကင်းအောင် ခွဲစိတ်ကုသနိုင်သောရောဂါ များစွာပါဝင်သည်။ နှလုံးခွဲစိတ်ကုသခြင်း၊ နှလုံးနှင့်သွေးကြော ပိုက်သွင်းကုသခြင်းများဖြင့် ရောဂါပေါ်မူတည်၍ ကုသမှု ခံယူနိုင်သည်။ ထိုသို့ကုသမှုခံယူရန် စောင့်ဆိုင်းနေချိန်နှင့် ကုသပြီးအချိန်များတွင် နှလုံးဝန်ပိခြင်း သက်သာစေရန် ဆီးဆေးများ၊ သွေးပေါင်ထိန်းညှိဆေးများ၊ နှလုံးစည်းချက်မှန်စေရန် ထိန်းညှိဆေးများကို လိုအပ်နိုင်သည်။ ညွှန်ကြားသည့် ဆေးများကို ပုံမှန်သောက်၍ ရက်ချိန်းမှန်မှန်ပြပြီး ကုသမှုခံယူရန် အရေးကြီးပါသည်။
ကာကွယ်ခြင်း
မွေးရာပါ နှလုံးရောဂါဖြစ်ပွါးစေသည့် အဓိကအကြောင်းအရင်းများကို သေချာစွာ မသိရှိသေးသော်လည်း အောက်ပါအချက်များကို လိုက်နာခြင်းဖြင့် ကြိုတင်ကာကွယ်နိုင်သည်။
- ကိုယ်ဝန်ရှိသည်ဟု သိရှိရသည့်အချိန်မှစ၍ ဆရာဝန် (သို့မဟုတ်) သားဖွားဆရာမများထံ၌ ကိုယ်ဝန်အပ်နှံ၍ ပုံမှန်စစ်ဆေးမှုခံယူခြင်း
- သင့်တော်သော ကိုယ်ဝန်ဆောင်အားဆေးများနှင့် ဖောလစ်အက်ဆစ် နေ့စဉ်ပုံမှန်သောက်သုံးခြင်း
- အရက်၊ မူးယစ်ဆေးများနှင့် ဆေးလိပ်သောက်ခြင်းမှ ရှောင်ကြဉ်ခြင်း (ဆေးလိပ်ရှောင်ကြဉ်ရာတွင် အိမ်ရှိ အတူနေမိသားစုဝင်များပါ ရှောင်ကြဉ်ရန်လိုအပ်သည်)
- မိခင်လောင်းတွင် ဂျိုက်သိုးရောဂါဖြစ်ပွါးခဲ့ဘူးခြင်း သို့မဟုတ် ဂျိုက်သိုးရောဂါ ကာကွယ်ဆေး ထိုးနှံခဲ့ဖူးခြင်းမရှိပါက ကိုယ်ဝန်မဆောင်မီ တစ်လအလို၌ ကာကွယ်ဆေးထိုးနှံခြင်း (ငယ်စဉ်မှစ၍ ကာကွယ်ဆေးများအားလုံး ထိုးနှံသင့်သည်)
- သွေးတိုး၊ ဆီးချိုစသည့်အခံရောဂါများရှိပါက ကိုယ်ဝန်ဆောင်ကာလ မတိုင်မီကပင် သေချာစွာ ကုသမှုခံယူခြင်း
- လုပ်ငန်းခွင် (သို့မဟုတ်) ပတ်ဝန်းကျင်မှ ကိုယ်ဝန်ကိုထိခိုက်စေသောပစ္စည်းများ _ ဓာတ်ရောင်ခြည်များ၊ အချို့ဓါတုဗေဒပစ္စည်းများ၊ အိမ်သုတ်ဆေးများ၊ စိုက်ပျိုးရေးလုပ်ငန်းသုံး ပိုးသတ်ဆေးများ ထိတွေ့မှုမရှိအောင် ရှောင်ကြဉ်ခြင်း
- ဆရာဝန်ညွှန်ကြားချက်မရှိပဲ ဆေးဝါးများကိုသောက်သုံးခြင်းမှ ရှောင်ကြဉ်ခြင်း
References:
- Congenital heart defects in children – Symptoms and causes. (n.d.). Mayo Clinic. Retrieved June 3, 2024, from https://www.mayoclinic.org/diseases-conditions/congenital-heart-defects-children/symptoms-causes/syc-20350074
- Congenital heart defects in children – Diagnosis and treatment – Mayo Clinic. (n.d.). Retrieved June 3, 2024, from https://www.mayoclinic.org/diseases-conditions/congenital-heart-defects-children/diagnosis-treatment/drc-20350080
- Althaus, F. A. (2022). Maternal Exposure to Weed, Rodent Killers Raises Risk Of Congenital Heart Defect. Guttmacher Institute. Retrieved June 3, 2024, from https://www.guttmacher.org/journals/psrh/2001/05/maternal-exposure-weed-rodent-killers-raises-risk-congenital-heart-defect
- Website, N. (2022). Congenital heart disease. nhs.uk. Retrieved June 3, 2024, from https://www.nhs.uk/conditions/congenital-heart-disease/
- Carmichael, S. L., Yang, W., Roberts, E., Kegley, S. E., Padula, A. M., English, P. B., Lammer, E. J., & Shaw, G. M. (2014). Residential agricultural pesticide exposures and risk of selected congenital heart defects among offspring in the San Joaquin Valley of California. Environmental Research, 135, 133-138. https://doi.org/10.1016/j.envres.2014.08.030
Published: 30 August 2024
Share
Terms of use:
ဤအချက်အလက်များသည် ကျန်းမာရေးပညာပေးရည်ရွယ်ချက်ဖြင့်သာ ဖော်ပြထားခြင်းဖြစ်သောကြောင့် ဆရာဝန်နှင့် ကျန်းမာရေးဝန်ထမ်းများ၏ ရောဂါရှာဖွေခြင်း၊ ကုထုံး၊ နှစ်သိမ့်ပညာပေးဆွေးနွေးခြင်းများအား အစားထိုးရန် မသင့်ပါ။ မည်သည့်ဆေးဝါးကိုမဆို နားလည်တတ်ကျွမ်းသည့် ကျန်းမာရေးဝန်ထမ်းများ၏ ညွှန်ကြားချက်ဖြင့်သာ အသုံးပြုသင့်သည်။
သင်၏ကျန်းမာရေးပြဿနာများနှင့် ပတ်သက်၍ လိုအပ်ပါက သင့်မိသားစုဆရာဝန် သို့မဟုတ် တတ်ကျွမ်းသော ကျန်းမာရေးဝန်ထမ်းများ၏ အကြံဉာဏ်ကိုသာ ရယူသင့်ပါသည်။
Copyrights : All content appearing on “ကျန်းမာသုတ”which is owned and operated by CLL Health, is protected by copyright and may not be reused or reproduced without explicit permission.
